Последствия невропатии седалищного нерва: основные причины и симптомы, осложнения и лечение болезни
Поражение одного или нескольких нервов называется невропатией (иначе нейропатией). Невропатия седалищного нерва уступает по частоте только патологии малого берцового нерва.
Седалищный нерв – наиболее крупный в человеческом организме, его радиус достигает полсантиметра. Нерв образуется передними ответвлениями спинномозговых нервов крестцово-поясничного отдела. Над подколенной ямкой он делится на большой и малый берцовые нервы.

Невропатия седалищного нерва чаще встречается у людей в возрасте от 30 до 50 лет. Как правило, поражается только одна конечность, но иногда могут затрагиваться нервы обеих ног.
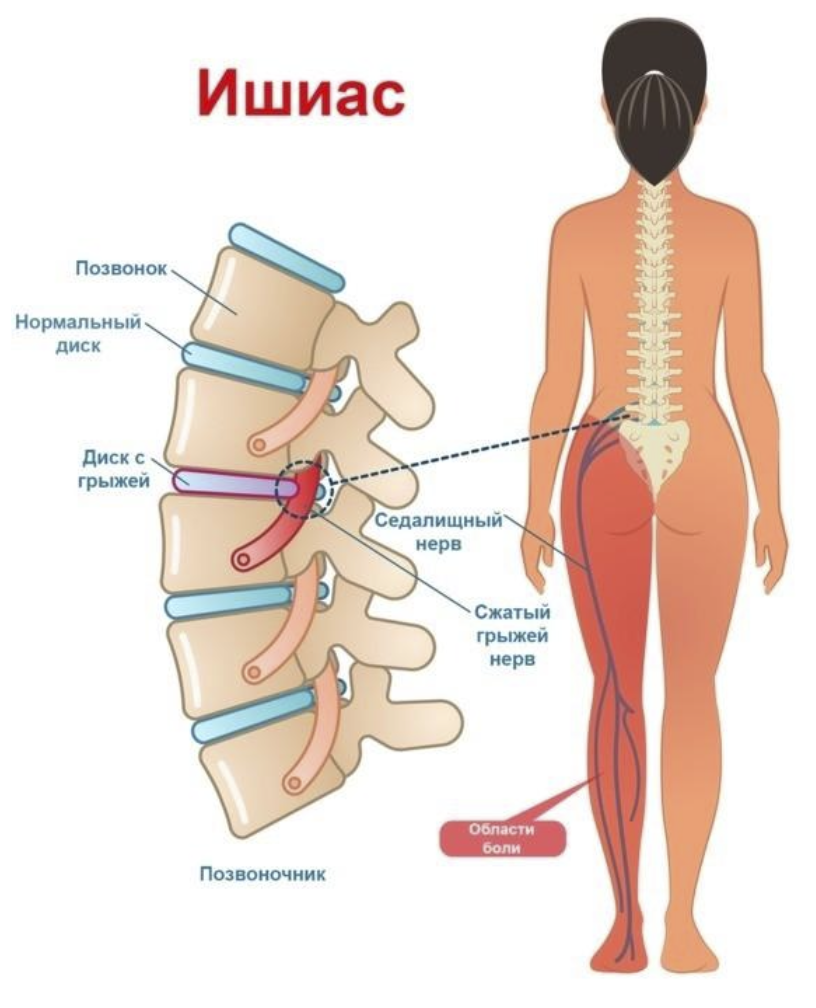
Заболевание проявляется выраженным болевым синдромом, известным под названием «ишиас». Специфическим проявлением такого синдрома является распространение болей по задней и боковой поверхности ноги сверху вниз.
Патология нерва может развиваться на любом его участке, но особенно часто – в области малого таза, бедра и грушевидной мышцы. Если же проблема затрагивает участки ниже упомянутых, то принято указывать какая именно ветвь пострадала, соответственно, выделяя невропатию большого берцового и невропатию малого берцового нервов.
Последствия невропатии седалищного нерва весьма разнообразны и в тяжелых случаях становятся причиной инвалидности.
Причины и симптомы
Основными причинами заболевания являются:
- травма самого нерва (при остром ранении или костном переломе);
- компрессия — сдавление окружающими структурами.
Сдавливаться нерв может опухолевыми и опухолеподобными образованиями, гематомами и др. Компрессия возникает и тогда, когда человек вынужден долго находиться в лежачем положении.
Весьма распространенная причина компрессионной нейропатии – синдром грушевидной мышцы. Эта мышца одним концом крепится к крестцу, а другим — к большому вертелу бедренной кости. Седалищный нерв проходит под ней, а иногда и сквозь нее. Заболевания позвоночника (остеохондроз, спондилоартроз, сколиоз и пр.) вызывают рефлекторный спазм мышцы. Спазмированная мышца ущемляет нерв, что проявляется соответствующими симптомами.

Кроме того, поражение седалищного нерва при заболеваниях позвоночника бывает вызвано непосредственным воздействием патологически измененных структур на спинномозговые корешки.
Невропатия может возникать из-за воспаления нерва при системных заболеваниях (например, подагре или сахарном диабете), интоксикациях, тромбозах, инфекционных патологиях и пр.
На ранних стадиях патология проявляется слабыми ноюще-тянущими болями, охватывающими заднюю и боковую поверхность ноги от ягодицы до стопы (ишиалгией, ишиасом). Прогрессирование патологических изменений ведет к появлению различных последствий седалищного нерва.
Осложнения и последствия
Особенно тяжелое последствие патологии — выраженный болевой синдром. Невыносимая жгуче-простреливающая боль буквально приковывает к постели. Из-за таких мучительных проявлений ишиас включен в перечень наиболее болезненных состояний наравне с обострением почечнокаменной болезни, мигренью и пр. Одновременно с болями могут появляться покалывания, «мурашки», онемение задней области бедра.
Для патологии характерно усиление болевых ощущений в ночное время. Болезненные пробуждения нарушают сон, человек быстро устает, становится раздражительным. На этом фоне часто возникают тревожно-депрессивные проблемы.
Еще одним последствием невропатии седалищного нерва является постепенное уменьшение силы и тонуса мышц, контролируемых поврежденным нервом. Сначала затрудняется сгибание в коленном сочленении, что проявляется изменением походки – человек шагает с выпрямленной ногой. Далее проблема распространяется на другие мышцы, в том числе области стоп. В результате утрачивается возможность ходьбы на пятках или «носочках». На последних стадиях мышцы полностью атрофируются, нога ослабевает и заметно худеет.
Патология нижних конечностей негативно сказывается на перераспределении нагрузки по остальным элементам опорно-двигательной системы. В результате последствиями болезни становятся:
- артрозы голеностопного, коленного и тазобедренного суставов;
- остеохондроз;
- деформация позвоночника;
- дегенеративные и дистрофические процессы в сухожилиях и связках;
- перекос таза и др.
Поражение нерва нарушает работу сосудов ног. При этом изменяется цвет кожных покровов (она бледнее/краснеет), она становится теплой на ощупь или наоборот, прохладной. Кожа стоп ороговевает, изъязвляется. Меняется окраска и внешний вид ногтевой пластины, возрастает или ослабевает потовыделение (гипергидроз, ангидроз). Нарушение кровообращения в стопах способствует уменьшению поступления кислорода и питательных веществ к тканям. Это в свою очередь оказывается провоцирующим фактором снижения минеральной плотности костей (остеопороза).
При тяжелом течении заболевания помимо вышеперечисленных последствий происходит нарушение функций внутренних органов.
Если больной не обращает внимание на периодически возникающий из-за невропатии седалищного нерва дискомфорт и не получает адекватного лечения, развиваются серьезные последствия болезни, вплоть до полной утраты возможности двигаться и даже просто находиться в вертикальном положении тела.
Лечение
Специалисты ГлавМедЦентра рекомендуют своевременно проводить лечение нейропатии седалищного нерва, чтобы избежать возникновения ее последствий. На ранних стадиях такое лечение успешно проводится без операции (хирургическая помощь требуется, если болезнь вызвана грыжей позвоночника, опухолевым образованием и пр.).
В нашем центре используются следующие безоперационные методы:
- блокады;
- лекарственная терапия, включая вариант локальной инъекционной терапии;
- введение в очаг патологии аутоплазмы, «жидкого импланта», биологического импланта Bio-Osteo;
- реконструкция межпозвонкового диска;
- мануальная терапия;
- воздействие акустическими высокоэнергетическими волнами и пр.